Información para el Paciente
Reconstrucción de Ligamento Cruzado Anterior (LCA)
Definición: Sustitución del ligamento roto por un injerto (autoinjerto de tendones isquiotibiales o rotuliano) para restaurar la estabilidad rotacional.
Indicaciones: Inestabilidad clínica, deseo de retorno a deportes de pivot (fútbol, rugby, pádel) o prevención de lesiones meniscales.
Detalles Técnicos: Cirugía por artroscopia (mínimamente invasiva). Uso de sistemas de fijación de última generación (botones corticales y tornillos bioabsorbibles).
Postoperatorio:
Semanas 1-2: Uso de férula y muletas. Inicio de ejercicios de extensión completa y activación de cuádriceps.
Semana 6 . Bicicleta
Meses 3-4: Inicio de trote
Meses 7-9: Alta deportiva tras superar tests de fuerza y estabilidad.
Reparación Anatómica de Ligamentos (Técnica de Brostrom)
¿Qué es? Es una cirugía diseñada para tratar la inestabilidad crónica del tobillo. Consiste en tensar y reinsertar los ligamentos laterales (principalmente el peroneo-astragalino anterior) que se han estirado o roto tras esguinces repetitivos.
Objetivo: Devolver la estabilidad mecánica al tobillo, eliminar la sensación de "fallo" y permitir el retorno a actividades deportivas sin torceduras frecuentes.
Tipo de Cirugía: Puede realizarse de forma abierta o asistida por artroscopia para tratar lesiones asociadas dentro de la articulación.
Anestesia: Regional (bloqueo de la pierna) + Sedación.
Tiempo de internación: Generalmente ambulatoria (alta el mismo día).
Hitos de Recuperación:
Semanas 1-2: Inmovilización con bota Walker o férula. Carga parcial según tolerancia.
Semanas 3-6: Inicio de ejercicios de rango de movimiento (flexo-extensión) protegidos. Uso de bota Walker para deambular.
Mes 2: Inicio de ejercicios de propiocepción (equilibrio) y fortalecimiento de peroneos.
Mes 4-6: Retorno progresivo a deportes de impacto y cambios de dirección.
Osteosíntesis de Fractura de Tobillo
Definición: Reducción y fijación interna de fracturas maleolares mediante placas y tornillos de compresión.
Objetivo: Restaurar la congruencia de la mortaja tibioperoneo-astragalina para evitar artrosis futura.
Tecnología: Implantes de titanio de bajo perfil que minimizan la irritación de partes blandas.
Postoperatorio:
Fase Inicial: Inmovilización con bota Walker o férula. Carga prohibida (sin pisar) por 4-6 semanas.
Rehabilitación: Movilidad activa del tobillo apenas la cicatrización lo permita para evitar la rigidez.
Retorno: Marcha normal entre los 2 y 3 meses según consolidación ósea en Rayos X.
Esta es una técnica excelente para destacar en tu web, ya que la reparación percutánea ofrece una ventaja estética y funcional enorme frente a la cirugía abierta tradicional, con un menor riesgo de complicaciones de la herida.
Reparación Percutánea de Tendón de Aquiles
¿Qué es? Es una técnica mínimamente invasiva para tratar la rotura aguda del tendón de Aquiles. A través de pequeñas incisiones milimétricas, se pasan suturas de alta resistencia para aproximar los extremos del tendón roto sin necesidad de abrir la zona.
Objetivo: Restaurar la continuidad y tensión del tendón de Aquiles con una cicatriz mínima, reduciendo drásticamente el riesgo de infecciones y problemas de piel.
Tipo de Cirugía: Mínimamente invasiva (Técnica percutánea).
Anestesia: Regional + Sedación.
Tiempo de internación: Ambulatoria (alta el mismo día).
Hitos de Recuperación:
Semanas 1-2: Inmovilización en posición de "equino" (punta del pie hacia abajo) para proteger la sutura. Sin apoyo.
Semanas 2-6: Uso de bota Walker con cuñas de realce que se van retirando progresivamente. Inicio de apoyo parcial.
Mes 3: Inicio de ejercicios de fortalecimiento excéntrico y marcha normal con calzado deportivo.
Mes 6-8: Retorno progresivo a actividades de salto e impacto.
Artroscopia de Rodilla (Patología Meniscal)
Definición: Limpieza o reparación de las roturas de los meniscos (interno/externo).
Enfoque: Siempre que sea posible, realizamos sutura meniscal para preservar la amortiguación de la rodilla. Si no es reparable, se realiza una menisectomía parcial (solo se quita el fragmento roto).
Postoperatorio:
Día 1-3: Apoyo según tolerancia con bastones.
Semana 2: Retiro de puntos y vida cotidiana normal.
Semana 4-6: Retorno progresivo a la actividad física de impacto.
Cirugía de Hallux Valgus (Juanete)
Definición: Realineación del primer metatarsiano y la falange mediante osteotomías (cortes óseos) precisos.
Técnicas: Opción de cirugía percutánea (MICA) o técnica abierta según el grado de deformidad.
Ventajas: Corrección del eje del pie, desaparición del dolor al calzarse y mejora estética.
Postoperatorio:
Día 1: Deambulación inmediata con zapato de apoyo de talón (Barouk).
Semana 4: Transición progresiva a calzado deportivo amplio.
Semana 8: Retorno a calzado convencional.
Cirugía de Hallux Rigidus (Osteotomía de Acortamiento/Descompresión)
¿Qué es? A diferencia del juanete, en el hallux rigidus el problema principal es el desgaste (artrosis) de la articulación del dedo gordo, lo que limita el movimiento y provoca dolor al caminar, subir escaleras o realizar actividades cotidianas. La osteotomía consiste en realizar un corte controlado en el hueso para descomprimir la articulación, aliviar la presión y recuperar parte del rango de movimiento perdido.
Objetivo: Conservar la articulación el mayor tiempo posible, reducir o eliminar el dolor y mejorar la movilidad del dedo gordo, evitando en etapas tempranas la necesidad de fijar la articulación (artrodesis).
Tipo de Cirugía: Puede realizarse mediante técnica abierta o mediante técnica mínimamente invasiva, según el grado de artrosis y las características del paciente.
Anestesia: Regional + Sedación, lo que permite un procedimiento cómodo y seguro, sin necesidad de anestesia general.
Tiempo de internación: Ambulatoria, con alta el mismo día de la cirugía.
Hitos de Recuperación:
Día 1: Apoyo inmediato con zapato quirúrgico rígido, permitiendo caminar con protección desde el inicio.
Semanas 2-4: Inicio de ejercicios de movilización pasiva del dedo para mantener la flexibilidad, evitar la rigidez y favorecer una mejor función articular.
Semana 6: Regreso progresivo al calzado deportivo y aumento gradual de la actividad física, según la evolución y las indicaciones médicas.
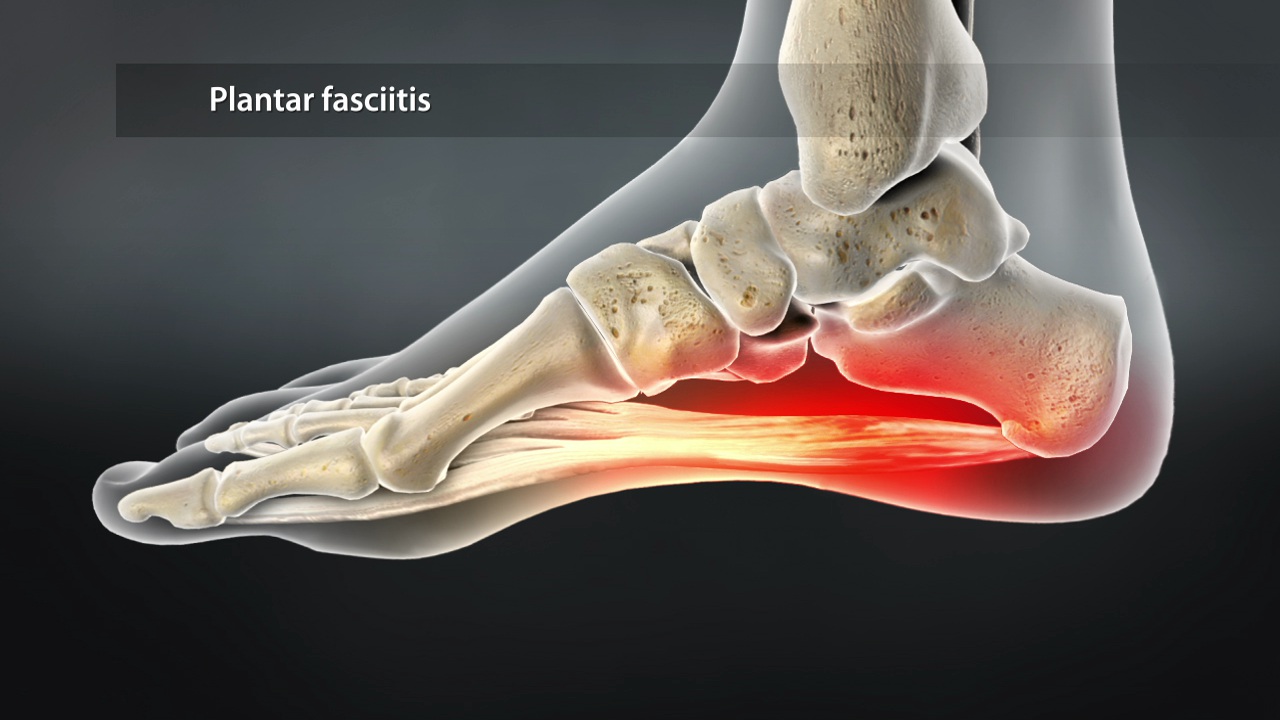
Tratamiento Conservador de la Fascitis Plantar
¿Qué es? Es la inflamación del tejido elástico (fascia) que sostiene el arco del pie. Afortunadamente, más del 90% de los casos se resuelven sin cirugía.
Objetivo: Desinflamar la zona, estirar la fascia y corregir los factores biomecánicos que causan el dolor.
Pilares del tratamiento:
Ejercicios de Estiramiento: Específicos para la fascia plantar y la cadena posterior (gemelos y sóleo). Es la clave del éxito.
Crioterapia: Aplicación de frío (botella de agua congelada) 15 minutos al final del día.
Plantillas Ortopédicas: Evaluación de la pisada para descargar la tensión del talón.
Ondas de Choque: En casos crónicos, para estimular la cicatrización del tejido.
Calzado: Evitar caminar descalzo y usar calzado con buena amortiguación.
Tratamientos Invasivos para Fascitis Plantar Crónica (casos aislados)
1. Ondas de Choque Extracorpóreas (ESWT)
Aunque no es una cirugía, se considera un procedimiento invasivo por su intensidad.
¿Qué es? Aplicación de ondas acústicas de alta energía que provocan una "microlesión" controlada para reactivar la curación del tejido.
Ventaja: No requiere anestesia ni tiempo de recuperación; el paciente sale caminando.
2. Infiltraciones Ecoguiadas
Corticoides: Para una desinflamación rápida y potente (uso limitado para evitar atrofia de la grasa plantar).
Plasma Rico en Plaquetas (PRP): No hay trabajos que avalen su uso
Ecografía: El uso del ecógrafo en consultorio asegura que el medicamento llegue exactamente al punto de mayor inflamación.
3. Fasciotomía Percutánea (Cirugía Mínimamente Invasiva)
¿Qué es? A través de una incisión milimétrica (2-3 mm) y bajo control radiológico o ecográfico, se realiza una pequeña liberación de la fascia plantar para quitar la tensión excesiva. Sumado a Una LPGI (Tecnica de Barouk)
Objetivo: Eliminar la tensión mecánica que causa el dolor crónico y los microdesgarros.
Anestesia: Local o regional.
Internación: Ambulatoria.
Recuperación:
Día 1: Apoyo inmediato con calzado cómodo o bota.
Semana 2: Retiro de puntos y comienzo de ejercicios de carga progresiva.
Semana 4: Retorno a actividades normales.
Lesiones Osteocondrales de Tobillo (Defecto del Cartílago)
¿Qué es? Es una lesión que afecta al cartílago articular y al hueso subyacente (debajo del cartílago), generalmente en el astrágalo.Suele ser consecuencia de un traumatismo previo o esguinces de repetición que provocan un "desprendimiento" o daño en una zona específica de la articulación.
Objetivo: Reparar el defecto de la superficie articular para eliminar el dolor, evitar el bloqueo de la articulación y prevenir la progresión hacia una artrosis de tobillo.
Técnicas según el tamaño de la lesión:
Microfracturas (Artroscópicas): Se realizan pequeños orificios para estimular la formación de fibrocartílago nuevo.
Técnicas de Andamiaje (Scaffolds): Uso de membranas biológicas que ayudan a regenerar el tejido.
Mosaico-plastia (OATS): Trasplante de un cilindro de hueso y cartílago sano a la zona dañada.
Tipo de Cirugía: Mayoritariamente artroscópica (mínimamente invasiva).
Anestesia: Regional + Sedación.
Hitos de Recuperación:
Semanas 1-6: Descarga absoluta (no apoyar el pie) para permitir que el nuevo tejido se asiente y cicatrice.
Semana 6-8: Inicio de apoyo parcial progresivo y ejercicios de movilidad en descarga.
Mes 3: Marcha normal y fortalecimiento muscular.
Mes 6-9: Retorno a actividades de impacto según evolución en imágenes (Resonancia Magnética).